Votre accouchement par voie basse
À votre arrivée, vous devez vous rendre à l’accueil de la maternité du Centre Hospitalier Privé Saint-Grégoire pour réaliser votre admission, excepté en cas d’urgence.
La présence du conjoint ou de la personne de confiance
La présence du conjoint lors de l’accouchement par voie basse, si elle est souhaitée, est non seulement un soutien considérable pour la maman, mais surtout un moment d’une intensité extraordinaire à partager ensemble.
A la suite de votre arrivée, vous êtes prise en charge par une sage-femme pour un examen obstétrical. Cette consultation répertorie :
- Le début de vos contractions, leur fréquence, leur durée (monitoring)
- La rupture de la poche des eaux, la couleur du liquide amniotique
- La mesure de la hauteur utérine et la position du bébé
- Les signes cliniques
- Les bilans biologiques
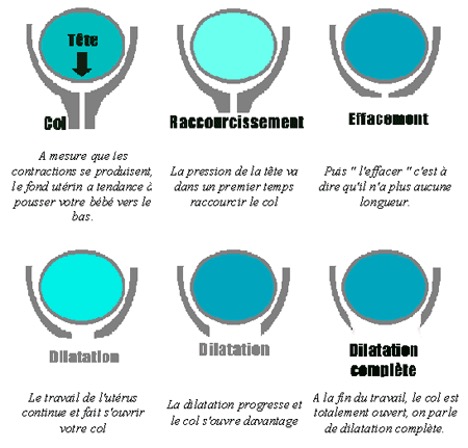
Un examen vaginal est également effectué si nécessaire pour évaluer le degré d’effacement et de dilatation du col.
A l’issue de cet examen, la sage-femme détermine s’il s’agit d’un faux travail, d’un début du travail ou d’une fausse alerte. Elle vous installe ensuite dans une salle de pré-travail ou en salle d’accouchement en fonction de la situation.
Pensez à présenter votre projet de naissance si vous en avez un à la sage-femme.
La sage-femme va placer un monitoring pour surveiller le rythme cardiaque du bébé ainsi que la fréquence des contractions.
Ensuite, la SF pourra vous proposer des moyens non médicamenteux (si vous le souhaitez) pour aider à la gestion de vos contractions utérines comme le ballon ou la possibilité de faire un bain. Lorsque le travail actif sera bien mis en place et qu’il aura eu un effet sur l’ouverture du col, la sage-femme vous proposera alors de passer en salle de naissance (classique ou nature en fonction de votre projet de naissance).
Afin de préparer au mieux votre accouchement, nous mettons notamment à votre disposition un ballon pour mobiliser votre bassin, mais également l’accès à une baignoire de relaxation que vous pourrez utiliser au début de votre travail.
Vous serez informée tout au long de votre prise en charge sur les actes effectués
En général, le col s’ouvre de 1cm par heure jusqu’à 5cm puis 2cm par heure ensuite.
Les équipes médicales peuvent décider de recourir à une césarienne dans les cas où votre état de santé ou celui de votre enfant le nécessite.
La salle de naissance
En salle de naissance, vous pourrez être accompagnée de votre conjoint ou d’une tierce personne qui pourra vous soutenir et partager avec vous cette naissance.
En salle de naissance, vous êtes installée sur un lit d’accouchement.
- Un monitoring fœtal est posé : il permet une surveillance du rythme cardiaque de votre bébé et de vos contractions (régularité et intensité).
- Une perfusion peut être posée pour vous administrer des médicaments, si nécessaire. Elle sera systématique en cas de péridurale.
- Si vous souhaitez une péridurale, le médecin anesthésiste pourra alors vous la poser. Vous serez accompagnée par une auxiliaire puéricultrice ou une sage-femme et nous demanderons à votre accompagnant de sortir le temps de l’acte. La piqure est réalisée dans le bas du dos après une anesthésie locale. Un tube extrêmement fin est laissé en place pour réinjecter du produit plus tard à votre demande.
Si vous choisissez de ne pas prendre la péridurale et que vos contractions sont douloureuses, utilisez les exercices de respiration que la sage-femme vous a appris durant vos cours de préparation, mobilisez-vous avec l’aide du ballon…
- La rupture artificielle de la poche des eaux (si elle est encore intacte) n’est pas systématique, la sage-femme la percera que si nécessaire (sur indication médicale)
- La dilatation complète du col correspond à une ouverture de 10 cm.
Une fois arrivée à 10cm, votre bébé va s’engager petit à petit dans votre bassin sous l’effet des contractions. Il est nécessaire d’attendre qu’il franchisse les différents « étages » de votre bassin.
Lorsque cela est opportun, vous êtes installée pour l’accouchement. Au moment des contractions, la sage-femme vous demande de pousser.
Il existe deux méthodes de poussée : sur l’inspiration ou sur l’expiration. Vous choisirez avec la sage-femme celle qui vous convient le mieux. Entre chaque contraction, vous pourrez vous reposer et respirer plus calmement.
Nos équipes vous accompagnent et vous guident pendant tous vos efforts. Lorsque la tête de votre bébé aura franchi votre vulve, vous arrêtez de pousser.
C’est à ce moment-là qu’une épisiotomie pourra éventuellement être réalisée. L’épisiotomie est réalisée dans de rares cas (taux maternité : 5,35%).
La sage-femme ou l’obstétricien dégagera doucement la tête du bébé, puis ces épaules et le reste du corps.
L’aide instrumentale peut être nécessaire lorsque la tête du bébé est engagée dans le bassin mais qu’il ne progresse pas suffisamment ou qu’il ne supporte pas trop les contractions. L’extraction du bébé doit alors se faire rapidement.
Les cas entrainants l’aide instrumentales sont : la souffrance fœtale, une durée d’expulsion trop longue, l’épuisement de la mère (antécédent de maladie cardiaque ou pulmonaire, utérus cicatriciel) ou encore des poussées ou contractions inefficaces.
Les aides instrumentales :
- Les forceps: Instruments en forme de pinces, trouées et lubrifiées qui sont placés de chaque côté de la tête du bébé sans la lui comprimer.
- La ventouse obstétricale : Coupe métallique ou siliconée que l’on place sur le crâne afin d’orienter la tête du bébé et faciliter son passage.
- Les spatules: Instrument composé de deux branches non articulées qui permettent de guider la tête de l’enfant dans le bassin.
Nos équipes informent la maman des différentes étapes à venir au fil de l’accouchement et lui expliquent leurs actions.
Dès la sortie de votre bébé, la sage-femme ou l’auxiliaire de puériculture le pose sur votre ventre, c’est la rencontre avec votre bébé. Le cordon ombilical pourra être coupé par l’accompagnant si vous le souhaitez et un « clan de Bahr » (pince spécifique) sera posé.
Votre bébé a besoin d’être contre vous. Le peau à peau, bien plus qu’un câlin est un véritable geste santé et bien-être pour votre bébé.
Dès les premières minutes après la naissance et pendant les premières semaines de sa vie avec maman, le peau à peau lui apporte :
- Un bien-être et une diminution des pleurs,
- Un sentiment de sécurité,
- Le maintien d’une bonne température,
- La mise en place d’une flore immunitaire protectrice,
- Un effet antalgique,
- Une stabilisation de la glycémie,
- Si vous allaitez, une première tétée dans des conditions idéales.
L’éveil extraordinaire dont il fait preuve à cet instant est un moment unique pour la rencontre avec ses parents.
On ne lave plus systématiquement le bébé à la naissance. La substance épaisse et grasse qui recouvre son corps, le vernix, joue en effet un rôle protecteur.
Une vingtaine de minutes après la sortie de votre bébé, vous ressentirez de nouvelles contractions qui ont pour but de décoller le placenta afin de faciliter son expulsion. La sage-femme pourra effectuer des pressions sur le bas de votre ventre.
Votre accouchement est complètement terminé !
Si vous avez eu une épisiotomie ou une déchirure pendant le passage de votre bébé, la sage-femme ou l’obstétricien va la suturer. La cicatrisation périnéale fait l’objet d’une attention particulière. Si vous avez subi une petite déchirure, celle-ci cicatrisera en 48 heures.
Le premier examen médical a lieu peu de temps après la naissance. Il a généralement au sein même de la salle de naissance. Une pince spéciale est également posée sur le cordon (clan de Bahr).
A la suite de l’accouchement, vous restez en surveillance pendant 2 heures pour s’assurer que tout va bien. C’est un moment de calme au cours duquel vous pouvez découvrir votre bébé et faire connaissance. Après ce temps d’observation, nos équipes vous accompagnent dans votre chambre au sein du service maternité.
2 heures après la naissance, il est temps de rejoindre votre chambre. Si vous ressentez encore des douleurs, n’hésitez pas à en parler à nos équipes médicales qui pourront vous donner des antalgiques à base de paracétamol.
Si vous souhaitez manger, un plateau-repas ou une collation peut vous être apporté en chambre.
À la suite de la naissance de votre bébé, une déclaration de naissance doit être adressée à la mairie dans les 5 jours suivant la naissance. Nos équipes vous accompagnent pour vous faciliter les démarches. Pour ce faire, adressez-vous à l’accueil de la maternité.
Pour les couples non mariés, le père doit procéder à la reconnaissance de son enfant s’il n’a pas effectué de reconnaissance anticipée.
Votre accouchement par césarienne
Lorsqu’un accouchement par voie basse n’est pas envisageable, la césarienne est une intervention chirurgicale qui permet d’extraire le bébé. Rassurez-vous, cet acte permet de vous éviter, ainsi qu’à votre bébé, un accouchement difficile.
De nos jours, c’est une intervention maitrisée ; 1 naissance sur 5 à lieu par césarienne.
Il existe deux types de cas de figure :
Les étapes de la césarienne
La césarienne programmée
La césarienne programmée est une décision prise en cours de la grossesse pour des raisons médicales (présentation du bébé, utérus cicatriciel, toxémie gravidique, bébé trop gros, placenta prævia, herpès génital, virus VIH…)
La césarienne d’urgence
La césarienne d’urgence est décidée au cours de l’accouchement lorsque des complic ations mettent en danger la vie de l’enfant ou de la maman (procidence du cordon, hémorragie, arrêt de la dilation du col, souffrance fœtale, décollement du placenta…)
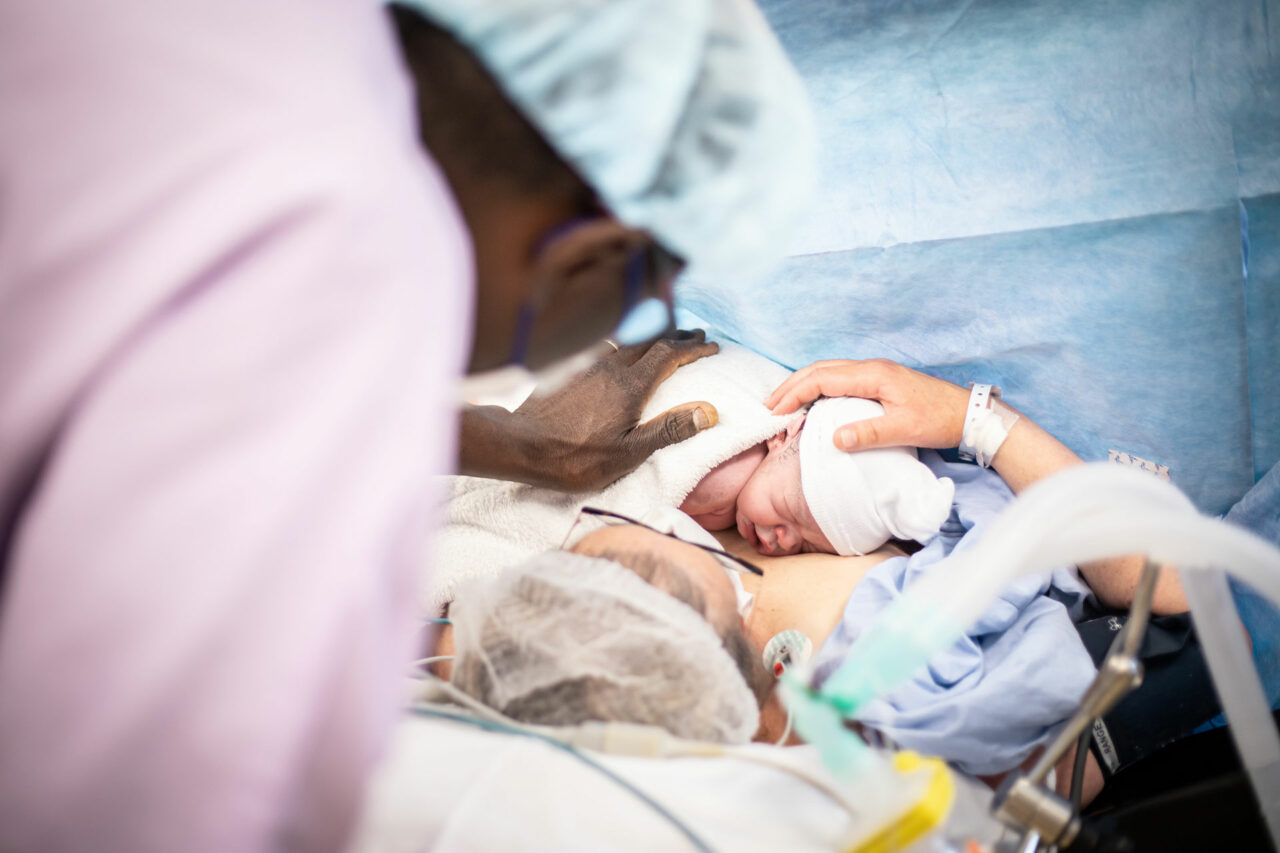
La césarienne se déroule au sein d’un bloc obstétrical dans une salle spécifique, généralement sous anesthésie locale. Les produits anesthésiques et analgésiques sont plus puissants que ceux présents dans la péridurale. Cela permet une insensibilisation totale des parties inférieures de la maman.
La présence du conjoint
La présence du conjoint lors de l’accouchement par césarienne est largement favorisée par l’équipe médicale. En effet, nous invitons largement le conjoint à être présent en salle de césarienne, il pourra ainsi soutenir la maman et partager un moment d’une intensité extraordinaire.
Dans quelques rares cas, la présence de celui-ci ne sera pas possible.
Pensez à présenter votre projet de naissance dès que possible aux équipes médicales.
Une perfusion vous est posée si ce n’est pas déjà le cas. Des antibiotiques peuvent également être administrés en cas de besoin. En général, la perfusion est retirée quelques heures à quelques jours après l’intervention.
La rachianesthésie est ensuite posée par l’anesthésiste (césarienne programmée) ou ce dernier réinjecte dans le cathéter de péridurale déjà en place (césarienne en urgence).
Après la pause de la rachianesthésie ou réinjection de péridurale, une sonde urinaire est placée pour vider votre vessie. Elle sera retirée entre 8h et 24h après l’intervention.
Puis, on place devant vous un champ afin que vous ne puissiez pas voir les détails de l’intervention. Une fois, que vous serez installée, l’équipe fait entrer votre conjoint (si présence souhaitée).
L’obstétricien procède ensuite à l’incision, extrait le bébé et coupe le cordon ombilical immédiatement après. La naissance du bébé ne prend pas plus de 10 minutes.
Si tout se déroule correctement, le bébé est mis en peau à peau avec sa maman immédiatement après la naissance.
Dans le cas d’une césarienne programmée, nous pourrons vous proposer une césarienne naturelle.
Retrouvez toutes les étapes de celle-ci dans notre vidéo.
Après la naissance du bébé, le chirurgien procède à l’extraction du placenta et suture l’utérus, les muscles et la peau. La suture prend environ 20 minutes. Nous utilisons des fils résorbables (ils partiront tous seuls). Un pansement est également apposé à l’emplacement de la cicatrice.
La césarienne laisse, le plus souvent, une cicatrice à peine visible. Vous pouvez ressentir des douleurs sur plusieurs jours mais cela ne vous empêche pas de vous lever. La zone peut rester sensible jusqu’à 3 mois après l’intervention.
À la suite de l’intervention, vous serez placée en salle de réveil pendant environ 2 heures pour vérifier votre tension artérielle, votre pouls, votre fréquence respiratoire, votre utérus, vos urines et vos saignements.
Votre bébé reste auprès de vous. Il est placé en peau à peau avec vous, ce sera pour lui l’occasion d’effectuer sa première tétée si vous souhaitez l’allaiter.
Si ce n’est pas possible, il sera placé en peau à peau avec votre conjoint.
Après ce temps d’observation, nos équipes vous accompagneront dans votre chambre.
Après 2 heures en salle de réveil, il est temps de rejoindre votre chambre.
Si vous ressentez encore des douleurs, n’hésitez pas à en parler à nos équipes médicales qui pourront vous donner des antalgiques.
Si vous souhaitez manger, une légère collation peut vous être apportée en chambre.
Afin de limiter les complications de trouble de la circulation sanguine, nos équipes feront avec vous un premier lever dès que possible.
Le médecin anesthésiste pourra vous prescrire un traitement anticoagulant ou des bas de contention.
La reprise du transit gastro-intestinal se fera dans les 12h après la césarienne.
À la suite d’une hospitalisation de 3 à 4 jours, vous pourrez rentrer chez vous. Une césarienne peut entrainer une fatigue persistante. Vous devrez vous reposer et limiter vos activités quotidiennes aux soins du bébé.
À la suite de la naissance de votre bébé, une déclaration de naissance doit être adressée à la mairie dans les 5 jours. Nos équipes vous accompagnent pour vous faciliter les démarches et envois.
Pour les couples non mariés, le père doit procéder à la reconnaissance de son enfant s’il n’a pas effectué de reconnaissance anticipée.
La césarienne naturelle permet d’accoucher différemment et de favoriser les premiers liens mère-enfant. Les parents participent activement à la naissance de l’enfant, aucun drap ne cache ce qu’il se passe sur la table, la maman voie la venue au monde de son bébé.
Pour en savoir plus, découvrez le reportage de La maison des maternelles au sein de notre maternité
